vol.7 | 特集
リモート座談会
脂肪肝を入り口に、
「全身診断装置」として期待されるエコーの未来像
重篤化する成人病の入り口とみられる肝臓の脂肪化。
その端緒を診断する手段として、超音波診断装置は欠かせないものとなりつつあります。
NAFLD~NASHといった肝臓の病態に取り組む臨床消化器内科医である鈴木康秋先生、病理医の市原真先生、超音波検査士である西田睦先生、それぞれの立場から、肝臓学の最前線と超音波診断装置に求められるもの、さらに未来像について議論いただきました。
肝臓全体の六万分の一で判断する針生検の難しさ
- 西田
- 脂肪肝の程度・重症度は予後に相関しないというデータが出ています。ですから脂肪肝の程度はさほど大きな問題にならないのですが、先ほど鈴木先生からお話があったNAFLDから約10%の方がNASH、脂肪肝を伴った肝炎に進展している方がいます。
そういう患者は大体二十年で肝硬変、さらに五年から十年で肝細胞癌を合併してくると言われているので、そちらの方が重要視されています。これは生活習慣病ですので、高血圧や心血管イベントなどを高率に合併してくるので、きちんと管理しなければいけないと考えられています。
病理の市原先生は脂肪肝についてどうお考えですか?
- 市原
- 脂肪肝については、病理診断が本当に重要なのかがそもそも分かっていないと思います。これまで肝臓の炎症性疾患の診断においては、主にB型肝炎やC型肝炎を対象とした病理診断が行われてきました。炎症や線維化を、A1~A3、F1~F3のように評価します。F4だったら肝硬変、というように、新犬山分類でやっていけばよかったんですね。さらにはAIH(自己免疫性肝炎)やPBC(原発性胆汁性胆管炎)など、ウイルス性肝炎以外の疾患においても、病理診断は一定の役割を果たしてきました。しかし、脂肪肝、NAFLD、そしてNASHについては、病理診断で何を評価したら皆さんの役に立つのかということが本当のところよく分かってないんじゃないですかね。例えば、先ほどからお二人が「今は、脂肪が5%以上あれば脂肪肝と判定しますよ」なんておっしゃいましたが、その5%ってのは病理診断で確認しろということになっている。しかし、針生検なんて所詮、肝臓の六万分の一しか診ていないんですよ。診ている範囲がとても狭いんです。すごく細い検体ですので、その中にたまたま脂肪があるから何だって言うんだろう?ということはよく思います。もちろん、採ってきた検体については、脂肪がどれくらい含まれているかを我々病理医は頑張って診ますよ。でも5%前後の、ぎりぎりのような症例だと、サンプリング次第じゃないのかな、と疑問に思うことはあります。むしろ、病理総論的には、患者の描像に直結しているのは、炎症細胞の方であってほしいです。炎症は採取場所による差が少なくて、どちらかというと全体的に起こってくるイメージがありますからね。肝臓のこっちに炎症があるけど、あっちに炎症がないということはあまりないから、炎症の度合いなら信頼できる気がする。でも、炎症の程度がどこまで病像の予測に意味があるのかは、各種のスコアリングシステムでもいまいち統一されていないんです。では、病理医は肝生検で何を診ているかというと、炎症によって脂肪化した細胞が破壊されているかとか、肝細胞が変性したバルーニングであるとか、細胞変性した結果出てくるマロリーデンク体というもので、つまり炎症があった結果を見ている。今後炎症がどうなりそうか、なんてものをきちんと見ているわけではない。嫌な言い方をすれば、「病理はその程度のものである」ということを知っておいていただいたほうが良いかもしれません。

札幌厚生病院より、リモート形式で座談会に参加する市原先生
- 西田
- 市原先生から厳しいコメントが出ましたが、ガイドラインにはNAFLD、NASHの診断は病理組織診断がゴールドスタンダードであると明記されています。
- 市原
- そうなんですよね…。ここで、鈴木先生にお伺いしたいんですが、病理診断で臨床医の行動は変わりますか?例えば内科の先生方が、診療方針を考える上で、肝生検をする前にすでに結果を予想されていますよね、「この人、NASHにいってるのではないかな」とか。その後、肝生検の結果を見て「あ、びっくり!病理出して良かった!」っていうことはあるんでしょうか。
- 鈴木
- 今、僕が特に脂肪肝、NASHを考えて肝生検行う場合には二つの理由があります。たぶんガイドラインでも言われていることだと思うのですが、一つは、脂肪肝は他の疾患に合併することがあるからです。例えばAIHが疑われるような女性でかつ肥満があり、脂肪肝も既に画像で確認されている場合。ややこしいことにNAFLD、NASHは、二割ぐらいが抗核抗体陽性だったりします。その場合、AIHがメインなのか、それともNASHがメインなのか。この二つは治療方針が真逆なんです。ステロイドを使うと良くなるか悪くなるか、ですから。実は最近もそういう事例で生検をして「ああ、AIHだと思ってたらNASHだったよ!」ということがありました。もう一つは線維化の評価です。今は各種エラストグラフィーがありますが、NASHの治療絶対適応は線維化がある症例です。したがって、線維化が確実にあると堂々と言うためには、やはり現在でも生検が重要だと思っています。
- 市原
- ありがとうございます。診断や線維化については役に立っている、ということで少し安心しました。病理診断の意義というのは、実際にそれをご活用いただいてる臨床医の言葉がないと、私だけでは語れないんですよね。さて、病理はゴールドスタンダードで結果を与えるものだと思われがちですが、実際には「道具」の一つでしかない。鈴木先生が今おっしゃった内容を私なりにまとめますと、AIHのような他疾患を除外するための道具として、病理には意義があるとのことでした。もう一つ、線維化の評価の話をしていただいたんですが、線維化とは基本的にはNASHが進展した結果を見ている、あるいは途中経過を見ているものです。多くの方がご興味を持たれているであろう、「NAFLDのどれがNASHに進んでいくのか」、つまり将来を予測するにはちょっと弱いと思います。「NASHの芽」を病理診断するとき、線維化にはあまり頼れません。どこか直感や、言語化しきれていない印象で決めているときもあります。もちろん、線維化の強い症例では、これはまずいという認識があるので、線維化の評価に関しては我々も頑張りますが、それ以外の部分はだいぶ臨床医の皆さんに協力していただかないと、あまり頼られても厳しいというのが本音です。

今回の座談会はコロナ禍の状況を考慮し、リモート形式で行われました
線維化に進展するようなタイプの脂肪性の肝炎を拾い上げることが重要
メタボリックを観点とする新しい定義、「MAFLD」
- 西田
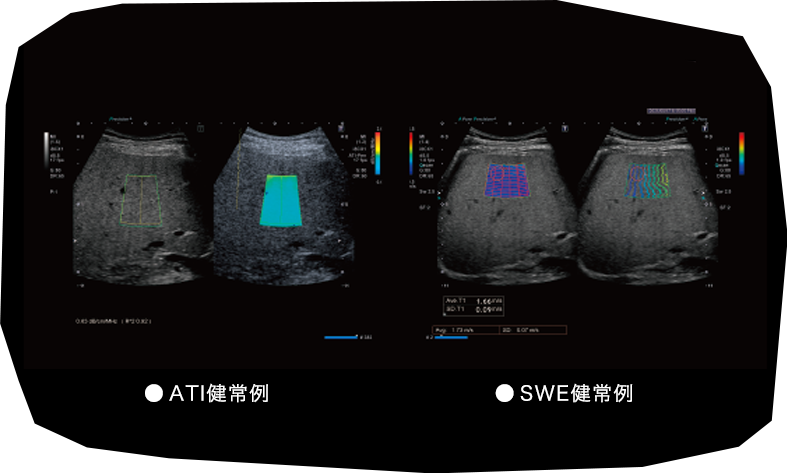
- なるほど。最近の超音波診断装置にはShear wave Elastography(SWE)や Attenuation Imaging(ATI)で簡単に線維化や脂肪化が分かるようになってきたので、私も、より多くの人を診断するならば、針生検よりも超音波検査をしていただくといいと思っています。また、肝臓の脂肪化について、特に非アルコール性と区切っていますが、アルコール性でも脂肪化してくるし、例えばAIHでも脂肪化をともなうなど、合併例って結構ありますよね。では、最近出されたMAFLD(代謝関連脂肪肝疾患)、こちらについてのお考えはどうですか?
- 鈴木
- 昨年、日本を含めた各専門医のグループからMAFLDという概念が出てきたことは非常に意義深いことと思います。というのも脂肪肝をアルコール性、非アルコール性で分けることに果たして意味があるのか。非アルコール性、NAFLDの多くはメタボが原因ですから、であればやはりメタボを主眼にして定義した方がいいかなと思います。MAFLDは定義的にも明快です。画像診断で脂肪肝が認められてかつ2型糖尿病や、日本人の場合にはBMI23以上の肥満、もしくはそれらがなくても他のメタボリック因子、例えば高血圧や脂質異常症などが二つぐらいあるとMAFLDと定義づける。アルコールを60g以上飲んでる人はさすがにアルコール性に分類されますが、それ以下でメタボが合併してればMAFLDに分類されるわけです。実臨床的な立場では、20gから30g以上だけど、60g以上の多量飲酒はしていない中等量飲酒者はNAFLDではないからアルコール性としてくくって、つい「禁酒でとりあえず良くなるよ」とか、特に開業医さんに多いのは、「お酒やめないとどうしようもないよ」という感じでメタボの事をスルーしてしまうことが多いんです。ただ、今回のMAFLDの論文を読むと、MAFLDと診断された人々はNAFLDと比較して肝線維化が進展している割合が高いと。そういう人たちを取り込めるということでは、MAFLDという観点から診療していくのはとても重要だと思いました。
- 西田
- やはり、根底には線維化に進展するようなタイプの脂肪性の肝炎を拾い上げることが最も重要ということですね。つまりメタボリックな観点から囲い込んでいくということでよろしいでしょうか。

名寄市立総合病院より、リモート形式で座談会に参加する鈴木先生
- 鈴木
- おっしゃるとおりだと思います。