『尾道方式』その可能性
尾道総合病院診療部長 内視鏡センター長 花田 敬士 先生
発見が難しく予後の悪い膵臓癌。
5年後生存率の全国平均が7%あまりなのに対し、その3倍近い20%に達する自治体があります。広島県尾道市。トップランナーを走っていた在宅ケアの体制に膵臓癌早期発見のプログラムを考案したのが花田先生です。「尾道方式」と呼ばれるそのプログラムをいかにしてなし得たのか。
その道程と今後の課題についてお伺いしました。
膵臓疾患の早期発見はどの地域でも
潜在的なニーズが間違いなくあります。
最先端の地域包括ケアとして整っていた素地
「尾道方式」は今でこそ膵臓癌の早期診断の代名詞みたいになっていますが、以前から地域包括ケアのモデルとして全国にその名が轟いていました。中核施設(尾道総合病院)で退院する患者さんを在宅ケアにスイッチするときに、カンファレンスを行うのですが、その場で訪問看護師、ケアマネ、薬剤師さん、医療機器のメーカー担当者など、患者に関わるスタッフが一堂に会して退院後のケアについて話し合うんです。それが頻繁に行われていました。症状によっては専門の異なる先生が数人チームを組んでケアにあたるケースもありました。そういうこともあって、診療所の主治医が尾道総合病院に来られて、病棟の患者の様子を回診されるのです。診療所の先生用の白衣ロッカーも用意されてるくらい、それはこの病院では当たり前のことでした。
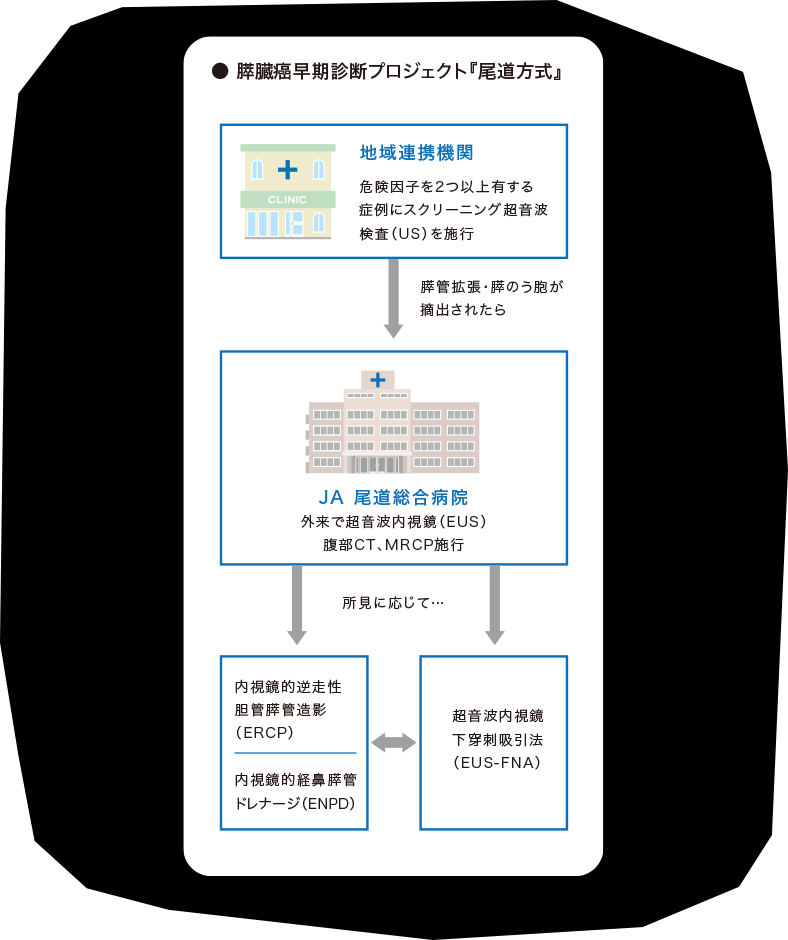
当時の尾道医師会の会長は片山壽先生で、在宅医療システムに興味を持たれ、これにヒントを得て尾道で展開されたのが「尾道方式」のはじまりです。私が97年に赴任したときには、システムとしてすでに成熟していました。そこで、膵癌は末期の症状が非常に苛烈なので、つらい最期を迎える人を一人でも減らそう、そのためには早期診断しかないという考えを片山先生に伝えました。それでは我々は具体的に何ができるかという議論になったときに、当時は膵管に異常があったらいきなりERCP(内視鏡的逆行性胆管膵管造影)の他にとるべき手段がありませんでした。CTは写真が今ひとつでしたし、MRIは普及していない。EUSはまだ登場してませんでした。
結局のところ、ERCPは合併症の危険があってハードルが高く、受け入れてもらえませんでした。すでに黄疸が出たり、マーカーが明らかに異常だったりという患者さんは紹介頂いても、その前段階、未病に近い早期診断の候補は送って頂けませんでした。
ガイドラインの確立とEUSの登場が潮目に
2006年、膵臓学会が膵癌診療のガイドラインを出したところで流れが変わりました。EUSが出始めたのも大きかったと思います。ガイドラインで危険因子とされた大量飲酒、喫煙、糖尿などに当てはまる患者さんに、画像で介入して早期発見につなげられないかと、片山先生に私の膵癌診断のアルゴリズムをお話ししたのです。
欧米では98年には遺伝子異常がある方を画像診断すると、早期診断の役に立ちそうだという知見が報告されていました。だから、日本でも危険因子を持っている人に対して、何らかの介入をするのは必ず意味があることだと考えていました。しかし日本にはエビデンスがなかった。すると「症状もないのに検査を行うのか?」という意見が当然出てきます。しかし、例えば家族に膵癌の履歴があって、50歳を超えていて、酒もタバコもありということになると危険因子が3つ以上になる。それなら、現時点でその人に症状がなくても、「膵癌のハイリスク患者であり、膵臓をきちんと確認すべきだ」と医師が判断を下せば、「膵癌疑い」という病名においてエコーの検査ができるのではないか、と進言したのです。
過渡期でいろいろなハードルがありましたが、やってみたらある程度結果が出せました。今は、診療所からの紹介も精度が上がってきて、エコーの画像とともに膵酵素のアミラーゼ、リパーゼ、エラスターゼの数値を測って、膵管拡張や嚢胞の有無も明らかにした上で、「MRCPをお願いします」と、モダリティまで指定して頂けるようになりました。スタートしたころに比べると、開業医さんのレベルも格段に上がっていますね。あらかじめMRIも撮ったうえで、EUSをお願いしますといわれることすらあります。
全国に広がる「尾道方式」
今、他の地区でこの方式が盛り上がっているのは松江を筆頭に、大阪の北部、岸和田、鹿児島、帯広、川崎…。これらの地域は地元の医師会の先生の熱意と、USやEUSに精通している中核施設の先生が中心となって、まわりを引っ張っていることが特徴です。
松江が盛り上がっているのは、松本和也先生という若手の先生が松江のクリニックの副院長に就任したのを機に、「やります!」と名乗りを挙げてくれて、一気に火がつきました。
膵臓疾患の早期発見はどの地域でも潜在的なニーズが間違いなくあります。誰かが火を付けてくれないかな、と待っていると思います。ところが大学の派閥の問題や、医師会と中核病院の連携ができていないことなどが実現を妨げている例が少なくないのです。でも、こういう実績が上がりましたよ、というデータを持って講演にうかがうと「やらなければ」と気づいて頂けることも増えています。
エコーに求めるのは基本性能の充実
現在尾道が抱えている課題…、これはどこも同じかもしれないのですが、インフォメーションが行き届いているところ、そうでないところの格差があることです。市街地のクリニックは、尾道総合病院との意思疎通、連携も万全なのですが、離島の診療所とか、山間部の診療所の先生方とは連携が万全とは言い難い。しかも小さな診療所だとエコーも備えていないことがあります。残念ながら、今でも黄疸だったり、腹水がたまっていたり、マーカーが一万を超えていたりという重篤な状態で...。「胃カメラのんでもおかしくないのに、何だろうねぇ」なんて言っていたらある日突然黄疸が出て、血糖値が600くらいに上がって家で倒れてました、などという厳しい症例もあります。
プロジェクトを始めた最初のころからしますと、ものすごい勢いで診療所の先生方の習熟度が上がっています。
一方で、現場の先生方にとって、例えばドプラーなどの応用機能は不要なんです。
それならば、スイッチを入れてプローブを当てたらきれいな画像が出る。それだけに特化して、しかも安価な装置があったらいいなと思います。機能が絞り込まれれば、操作もシンプルで検査時間も短縮できる。そういう装置があったら「尾道方式」はもっと普及するのではないかと思います。他のどのモダリティもそうですが、研究用のハイスペック機に振りすぎていますよね。現場が必要とする機能を絞ったものと、2軸でラインナップ展開していただけると、我々は助かります。これからの展開に期待しています。

広島県厚生農業協同組合連合会 尾道総合病院。現在、病床数 393床、地域医療支援病院の承認を受け地域医療の中核を担っている
尾道総合病院診療部長 内視鏡センタ-長
花田 敬士 KEIJI HANADA
97年に尾道に赴任。 広島大学医学部 臨床教授。
日本内科学会 総合内科専門医・指導医
日本消化器病学会 専門医・指導医・学術評議員
日本消化器内視鏡学会 専門医・指導医・財団評議員
日本胆道学会 認定指導医・評議員/
日本膵臓学会 認定指導医・評議員
日本医師会 認定産業医/日本臨床腫瘍学会 暫定指導医
日本がん治療認定医機構 暫定教育医・がん治療認定医