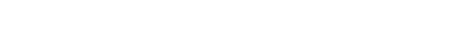進展を続ける超音波診断装置の現在と未来
兵庫医科大学病院 消化器内科教授/超音波センター長/内科・肝胆膵科教授 飯島 尋子 先生
超音波検査を集約することで検査の質・効率を向上させるセンター化。
国内でも有数の超音波センターとして知られる兵庫医科大学超音波センター。
センター長を務められている飯島尋子先生に超音波への展望を伺いました。
小さな肝癌も超音波なら描出できた
私が肝臓の専門医を目指したのと同時期に、超音波に興味を持ち始めました。
当時は肝癌の患者さんがたくさんおられたのですが、肝癌がかなり大きくなってからしか見つかりませんでした。肝癌の患者さんを早期に見つけたいという私の気持ちと、ちょうどデジタル化が始まった超音波の性能の向上が一致して、興味を引かれました。若い先生方は全く想像がつかないと思いますが、初期の超音波診断装置は、霧の中で向こうを見るような感じの画像でした。しかしデジタル化の進展で画像も良くなり、これなら肝癌が見つかるのではないかという期待が持てました。
要するに、超音波に興味を持ったというより、超音波診断装置でなんとか早く肝癌を見つけて患者さんを助けたいというのが、最初のきっかけということになります。それ以前は、CTもMRIも今のように進化していなかったので、私たちはシンチグラムで肝癌を見つけていました。しかし、この手法でも最小で5㎝くらいの肝癌しか発見できませんでした。ですから肝機能が悪いと手術できないこともありました。つまり小さいものを見つけるという意味では、当時から超音波診断装置に勝るものはなかったということになります。当時は基本的にはBモードしかなかったので、Bモードで如何に早く見つけるかということが醍醐味でした。
その当時、超音波のBモードで2㎝くらいの肝癌を見つけたことがありました。心臓の近くにあった腫瘍で、他のモダリティでは見つからなくて、外科の教授に頼んで手術をしてもらいました。当時、外科の先生方は、癌を触診で「ここにあるね…」と確かめていた頃ですし、「CTで画像として検出できないものは切れない」と言われていました。そこを「超音波のBモードではっきり見えていますので、肝表から2㎝の深さに2㎝大の癌が必ずあります」と位置と大きさを指摘して切ってもらいました。術中の超音波が可能になり始めた頃のことです。私どもの大学ではまだ術中の超音波はやってなかったので、大きな超音波診断装置を手術室に持って行って、消毒をして、肝臓の表面から超音波を当てて、「ここにあります」というように画像をみてもらうことで、やっと切ってもらえたという思い出があります。
現在の超音波診断装置はスクリーニングから精密検査、そして治療まで使えるようになっています。まずスクリーニングで超音波の良さを発揮しますし、精密検査ではBモードだけではなく、血流評価や、最近では造影剤を使って機能評価もできるようになりました。更に、肝臓の線維化や脂肪化の診断もできるようになってきています。繰り返しになりますが、「スクリーニングから精密検査、治療まで簡便に繰り返し使える」ことが超音波診断装置の最大のメリットです。
ハイエンドの超音波診断装置が使えれば
患者さんにとっても非常にメリットが高い
患者のメリットとなる超音波センターを目指して
兵庫医科大には超音波センターがありますが、そもそもは、超音波センターに超音波診断装置を集めることによって、コストを削減したいという病院側の意向がありました。センター開設以前は院内の色々な場所・診療科で超音波診断装置が使われていて、全部で装置が80台以上ありました。私としては、それをひとつのところに集めて台数を減らすことによって、少しでもハイエンドの超音波診断装置が使えるようになれば良いと考えていました。患者さんや先生方には、超音波センターに来てもらう必要がありますが、やはりクオリティの高い画像が撮れると患者さんにとっても非常にメリットが高いと思います。
現在は超音波センターにハイエンドの超音波診断装置を置いて、それぞれの診療科にあったプローブに付け替えて診断をする、あるいは治療するようになっています。また、ポータブル性の高い超音波診断装置も導入しており、担当医に病棟のベッドサイドに持っていってもらい、使い分けをしています。
センターで稼働している超音波診断装置は全部で17、18台くらい。
あとはTransient elastography(以下 TE)があります。
検査数が多いのは循環器と消化器です。
次いで血管や乳腺・甲状腺、体表でしょうか。それから整形外科、小児科と全ての診療科の先生方が来られて検査をされています。技師が多くの検査を請け負っており、技師が検査をした後に所見と画像の確認をしてレポートを作成しています。それに間違いがないかを確認して、それぞれオーダーした診療科の先生方に所見を戻すという流れになっています。
解決すべき課題はたくさんありますね。超音波検査は非常に簡便なので、例えば腹痛で来た患者さんに対して、その日、その時に診断をしたいわけです。ただ、検査のキャパシティなどの理由で時間内に検査ができないということもあります。また、技師の能力が足りず、医師が求めていることに十分対応できなかったこともあります。
そういう意味でも教育面は非常に重要だなと思いますが、人手不足で十分に手が回らないというのが現状です。今後はより教育的な面に力を入れたいなと思っています。

スタッフとの打ち合わせなど、センター長としての多忙な日々を送る飯島先生
医師と技師の違いとは
医師は治療を念頭において超音波の検査をしていますので、治療へのスピードが非常に早いです。技師の場合はそこ(=スピード)に少し課題があるのですが、技師と医師の関係が非常に良好で密接に連携できれば解決できる課題だと思います。また、医師の検査技量不足は、自らの知識によって補えますので、キレイな画像でなくてもいいのです。画像を理解して診断ができ、治療に結びつけば、本に載っているような綺麗な画像を撮る必要はないかもしれません。しかし技師は正確な場所で正確な画像を撮って、それを担当医師に伝える必要があるので、やはり綺麗な画像を撮るように心がけてほしいです。

技師の技術的な育成やケアにも積極的に取り組む
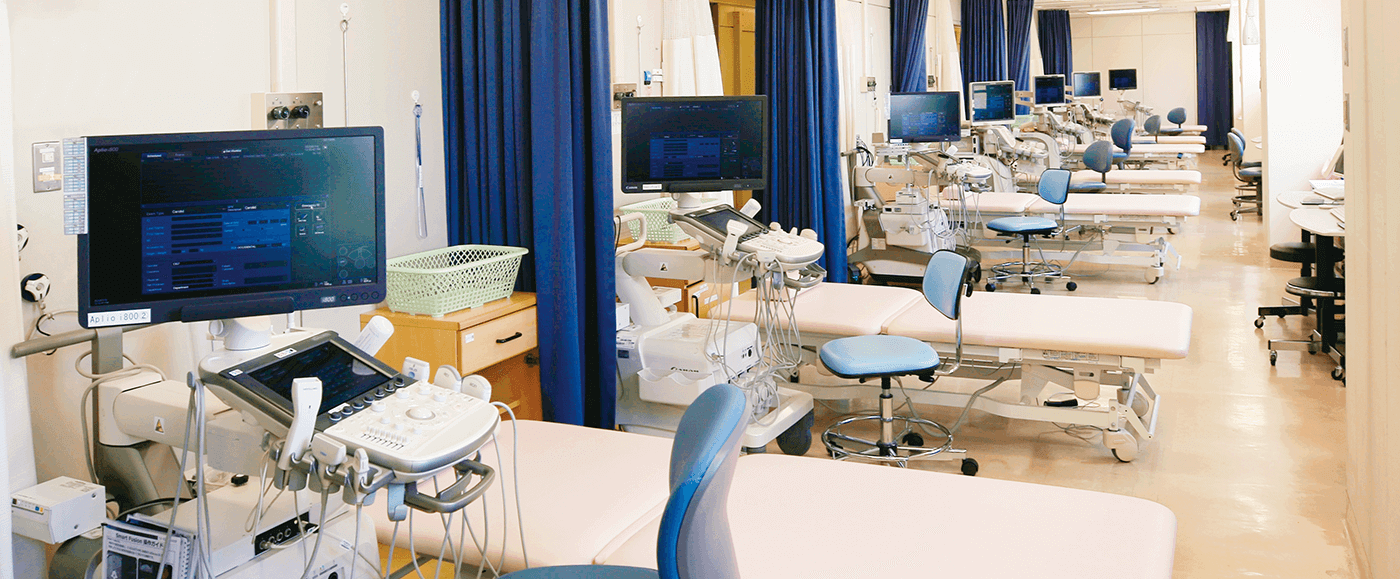
Aplio i800をはじめとしてハイエンド機がずらりと並ぶ兵庫医科大学病院超音波センター
日本の開業医の多くが持つ超音波診断装置は
線維化と脂肪肝の早期発見に役立つ
より微細な腫瘍を見分けるCHI造影エコー(contrast harmonic imaging)を共同研究
当時は造影にレボビストを用いていましたが、高音圧で照射をするので、ワンチャンスで綺麗な画像を撮る必要がありました。
その綺麗な画像を撮るために、どのようにセッティングをすればいいかはすごく苦労しました。また、レボビストは第二世代の超音波造影剤であるソナゾイドのように、繰り返し検査ができなかったので、一回失敗したら取り返しがつかなかったのです。撮る場所をどの角度から見たら一番いいかということなどに非常に苦労しました。
東芝(現在のキヤノン)と、その時に研究していたのはAdvanced Dynamic Flow(以下ADF)という画像でした。造影剤の画面と、それからバックグラウンドになっているBモード、それを重ね合わせた画像、その三つが分離できるので、腫瘍の診断にとても役立ちました。おかげで多くの患者さんに小さな肝癌であるとか、肝癌の前癌病変があるとか、そういった微細な病変を見つけることができました。
『ただし、特に腫瘍が高エコーの場合は、造影剤と重なってまるで造影剤が写っているように見えることがデメリットで、これもとても苦労しました。ソナゾイドになっても同じで、高エコーの腫瘍にはADFを使っています。
それが非常に快適に使えるのはキヤノンだけです。様々なメーカーがありますが、腫瘍と造影剤が分離でき、非常に感度が高く、信頼性が高いという点で、キヤノンの装置が最も優れているのではないかと思っています。(ご意見をお伺いした飯島 尋子 先生のご感想)』
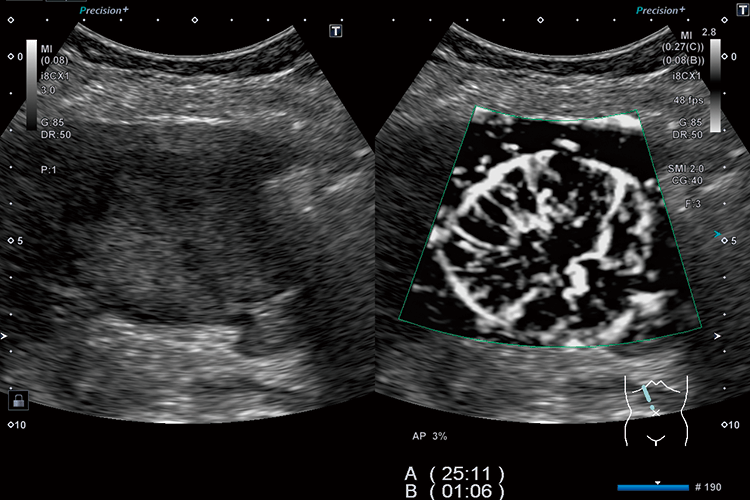
肝臓疾患に先手を打つ Attenuation Imaging
脂肪肝の診断のクオリティをあげたいと考える中で、Bモードだけでの診断には限界があるなと感じました。脂肪肝の診断基準は5%ということになっていますが、Bモードで5%の脂肪肝を診断するのは、かなり慣れた人でないと難しいと思います。それなら定量化することで診断できるのではないかと考えて、Attenuation Imaging(ATI)の開発に携わってきました。
脂肪肝が30%以上になったらBモードだけでも診断できます。そうしたなか、30%以下で本当に0なのか5%、10%なのか、このあたりの数値を確実に診断できるようになってくると素晴らしいかなと思います。今は非アルコール性脂肪性肝炎(以下 NASH)、あるいはアルコール性脂肪性肝障害が対象になりますので、線維化と同時に脂肪肝が診断できることはこれからさらに必要になると考えています。というのも、メタボとか高血圧、糖尿病で脂肪肝があるかないかというのは重要な問題点です。発癌のリスクも血糖値や高血圧、高脂血症、いわゆるメタボと非常に密接に関係していますので、消化器科以外の医師にも気にしていただかないといけないと思います。
糖尿病の患者さんが脂肪肝になっている例は非常に多くありますが、その中から発癌してくる人たちはそこまで多くはありません。しかし、肝臓の線維化が進んでしまってからでは遅いので、なるべく早く見つけて生活介入していくことが重要です。そういう意味では糖尿病患者さんと人間ドックというのはこれから非常に重要なのではないかと考えます。
日本は開業医の先生方の多くが超音波診断装置を持っていらっしゃるので、例えばメタボの患者さん、糖尿病の患者さん、血糖値が少し高い患者さんに超音波をやっていただいて、脂肪肝があったり肝臓の線維脂肪化が進んでいそうな状況であれば、専門医に紹介していただくことで、線維化のNASHやアルコール性の肝障害などはスクリーニングの時点で引っかかるようになるのではないかと思います。
そのために開業医の先生方が使っていらっしゃる超音波装置で、ある程度の線維化と脂肪肝が診断できるようになることが非常に重要だと思います。
日本超音波医学会の教育委員会で力を入れているのが、若手の医師に超音波に興味を持ってもらって、もっと広く超音波を普及させることです。超音波は、技師さん方が綺麗な画像を撮るので、「自分たちがやるよりは技師さんにやってもらいたい」という意識が医師側にあると思います。でも、そうではなくて医師がやることで、そのまま治療につなげたり、他の不要な検査をすることなく患者さんを診断できるメリットがあります。
超音波検査ができるようになると、例えば大学での医療だけではなく、地域医療や、過疎地医療で、より貢献ができるようになると思います。いろいろな患者さんの役に立つようになってもらいたいというのが教育委員会の主な目的の一つです。
超音波医学会は、会員数が少しずつ増えてきていますので、活動の効果が出てきているのではないかなと期待しています。とはいえ、始めてまだ数年ですから、もっと活発化して若い先生方を育成していきたいです。

超音波指導医・専門医・検査技師が一体となって、
各診療科と連携を取りながら的確で迅速な診断・治療が行われている

講習会を実施すると、その時はすごく盛り上がりますが、後は継続してくれるかどうか。その施設、あるいはその地域に専門医が増えてくれたら、専門医同士の交流を通じて若い人たちが育ってくれるのではないかと思います。以前は超音波の専門医になるのはすごくハードルが高かったのですが、実際に超音波をやっている人たちに専門医になってもらったらいいのではないかということで、同時に専門医を増やすことにも取り組んでいます。
そうした啓蒙活動の一環として、ハンズオンセミナーがあります。コロナ禍の現在、オンラインでハンズオンはなかなか難しいのですが、ライブのデモンストレーションはオンラインでできるなという印象です。その分野の素晴らしい先生方の技術を今までよりももっと簡便に、いろんな地域に配信していけるのではないかと考えています。学会もそういう方向でウェブの取り組みも実施していくといいと思います。
超音波診断装置のメーカーにもオンラインでの教育活動に力を入れて、超音波学会と一緒に活動していただけると、もっと早く様々な知識や技術が日本だけではなく世界にも広まっていくのではないかと思います。
キヤノンの印象 キヤノンへ期待する事
キヤノンが競合他社に比べ最も優れている点は、エンジニアの方が現場に頻繁にきてくれることです。これはすごいことです。やはりエンジニアに現場を見てもらわないと、何が課題でどういうところに我々が困っているか、今後の問題点は何なのかということが理解してもらえず、システムの開発がうまく進まないと思います。だから現場を見ていただくことが一番重要なのですが、キヤノンはそこが優れていると思います。現場力の優れたキヤノンには、今後、教育活動の面でも日本発の取組を期待したいですね。
兵庫医科大学 消化器内科教授/超音波センター長
飯島 尋子 HIROKO IIJIMA
- 1983年 兵庫医科大学卒業
同大病院第三内科に初代女性医師として入局。
- 2000年 東京医科大学 第四内科講師
- 2003年 トロント大学 トロント総合病院客員教授
- 2005年 兵庫医科大学 内科・肝胆膵科助教授(兼任)
- 2008年 兵庫医科大学 超音波センター長
内科肝・胆膵科 教授(兼任)
- 2020年 兵庫医科大学 消化器内科教授
・超音波センター長(兼任)
学長補佐(ダイバーシティ推進担当)
肝疾患センター長(兼任)
- 日本消化器病学会指導医
- 日本肝臓学会指導医
- 日本超音波医学会指導医
- 日本肝臓学会 肝癌診療ガイドラン作成委員
- 日本超音波医学会
- 肝臓のエラストグフィ作成委
・脂肪肝ガイドライン作成委員